









1. Введение.
Развитие коронарной шунтирующей хирургии до начала эры искусственного кровообращения было «стреножено» слабым пониманием патофизиологии миокардиальной ишемии, техническими трудностями и неудовлетворительными клиническими результатами. Искусственное кровообращение породило монументальное продвижение в области сердечной хирургии за последние 50 лет. Это было бы невозможно без искусственного кровообращения. Сегодня коронарное шунтирование и искусственное кровообращение — тщательно изучаемые методики, которые находятся в постоянном развитии через научные изыскания. Повреждающие эффекты искусственного кровообращения хорошо исследованы и нежелательные клинические последствия четко определены. В итоге, устранение искусственного кровообращения (ИК) при выполнении коронарного шунтирования означает потенциальное устранение клинических и субклинических проявлений связанных с ИК осложнений. Именно эта привлекательность устранения из течения операции ИК возродила коронарное шунтирование без ИК (так называемое OPCAB- off-pump coronary artery bypass grafting– коронарное шунтирование без насоса аппарата ИК). На ОРСАВ сфокусировано множество научных исследований. Медицинская литература содержит изобилие исследовательских работ по этому поводу. Действительно, операция коронарного шунтирования прошла полный круг назад в древнюю технику, заключающуюся в оперировании на бьющемся сердце.
Этот обзор литературы дает всестороннюю, глубокую и критическую оценку техники OPCAB с целью исследования логики процесса, рассеивания мифов, и обеспечения научной парадигмы.
2. Коронарное шунтирование в условиях ИК: пиррова победа над ишемической болезнью сердца?
ИК обеспечивает относительную простоту технического выполнения операций шунтирования, чрезвычайно облегчая работу внутри сердца, а также на его поверхности. К сожалению, давая эти возможности, ИК одновременно индуцирует в организме пациента общий воспалительный ответ, дающий нежелательные осложнения и смертность после операции. Генерализованная острая реакция организма на вредоносное действие ИК получила название синдрома системного воспалительного ответа (SIRS – ‘systemic inflammatory response syndrome), постперфузионного синдрома (PPS – ‘post-pump syndrome’ или PPS – ‘post-perfusion syndrome’) или респираторного дистресс синдрома взрослых (который фактически является компонентом более генерализованного процесса). И хотя этот феномен уже достаточно широко исследован и продолжает оставаться объектом исследований, в понимании его патофизиологии все еще остаются «белые пятна». SIRS – это комплексная реакция организма, возникающая в результате стимуляции клеточных и гуморальных иммунных механизмов и включающая в себя несколько путей. Триггерами SIRS являются хирургическая травма, контакт крови с небиологическими материалами в узлах аппарата искусственного кровообращения и синдром ишемии-реперфузии. Активация каскада физиологических механизмов, включающих в себя систему комплимента, свертывающую, противосвертывающую, каллекрииновую системы, а также взаимодействие лейкоцитов, тромбоцитов и клеток эндотелия, приводит к высвобождению биологически активных веществ – цитокинов, оксида азота, свободных радикалов кислорода, нуклеарного фактора кВ и молекул клеточной адгезии. Прямое повреждающее действие SIRS, связанного с ИК, приводит к послеоперационной мультиорганной дисфункции, включающей в себя повреждение сердечно-сосудистой, нервной, мочевыделительной, кровеносной систем, желудочно-кишечного тракта, а также системы органов дыхания.
Поскольку SIRS обычно порождает «букет» клинических, биохимических и рентгенологических симптомов, свидетельствующих о мультиоргнанной дисфункции, смягчение генерализованного воспалительного ответа может иметь огромное прогностическое значение. Для достижения этой цели и возможного предотвращения осложнений, связанных с ИК, в центре внимания оказываются различные модификации и тонкости проведения перфузии, как с применением фармакотерапии, так и без нее. Использование контуров, покрытых гепарином, пульсирующего кровотока, нормоксии, нормотермии, бивентрикулярного ИК без оксигенатора, перфузата, освобоженного от лейкоцитов и тромбоцитов, редуцированного объемного кровотока – вот только некоторые из изложенных методик. К фармакологическим методам снижения SIRS можно отнести использование кортикостероидов, апротинина, ингибиторов фосфодиэстеразы (ФДЭ), нитропруссида натрия, антиоксидантов, моноклональных антител, ингибирующих систему комплимента, блокаторов молекул адгезии нейтрофилов и ингибиторов нуклеарного фактора кВ. Были опробованы разнообразные комбинации этих методов, однако ни одна из них не оказалась вполне удовлетворительной, и SIRS вследствие ИК по-прежнему осложняет послеоперационное течение больных. Предполагалось также, что клеточный и гуморальный ответ является генетически запрограммированным, что объясняет вариабельность клинических проявлений и осложнений синдрома.
Непульсирующий режим ИК и микроэмболы также ведут к мультиорганной дисфункции.
В конечном счете, некоторая степень дисфункции органов в раннем послеоперационном, и значительно реже в позднем послеопреационном периоде, является неизбежной платой за АКШ, проведенное в условиях искусственного кровообращения. Однако эта дисфункция не всегда превращается в осложнение, особенно если периоперационное ведение больного достаточно оптимизировано.
3. АКШ без искусственного кровообращения (ОРСАВ): теоретические преимущества?
Хотя коронарная хирургия на работающем сердце и предшествовала операциям с искусственным кровообращением, вскоре после появления аппаратов ИК она уступила им место.
Упорство в продвижении бесперфузионного АКШ, приемущественно из экономических соображений, стало надежной базой для возрождения интереса хирургов к этой методике. Favaloro, Trapp, Benetti и Buffalo и их коллеги стали пионерами OPCAB хирургии.
Основным стимулом к применению OPCAB является возможность избежать ИК и его неблагоприятные эффекты.
3.1 Отказ от использования ИК
Логично предположить, что отказ от ИК исключает появление SIRS и его неблагоприятных физиологических эффектов. Однако Gu et al. обнаружили, что при операциях OPCAB происходит активация системы комплимента, и воспалительный ответ все же имеет место (вследствие операционной травмы), однако его тяжесть и распространенность значительно меньше. Сравнения с операциями в условиях ИК подтверждают ограниченность и меньшую тяжесть воспалительного ответа. Struber и Matata с соавторами сообщили о значительном повышении уровня специфических маркеров воспаления у больных, прооперированных в условиях ИК по сравнению с теми, кто перенес операцию OPCAB. Индикаторы воспаления, которые оказались повышенными в обоих случаях, и их содержание в сыворотке приведены ниже:
В добавление к вышесказанному следует отметить, что рандомизированное исследование Matata et al. показало непропорциональное увеличение индикаторов повреждения эндотелия и «окислительного стресса» (гидропероксиды липидов, протеин карбонил, протеин нитротирозин) у больных после ИК, по сравнению с больными после OPCAB. Ascione et al. показали, что у больных после ИК имеется тенденция к значительному увеличению содержания С3а, IL-8 и эластазы нейтрофилов в течение первых 24 часов после операции. «Зеркальная» картина наблюдается и в случае операции OPCAB, однако в значительно меньшей степени. В сравнительном анализе Diegeler et al. проводилось исследование SIRS у больных перенесших традиционное АКШ, получивших однократную дозу апротинина (4000000 U перед ИК), и у больных после операции OPCAB (через стернотомию и торакотомию). Исследование не обнаружило значительных изменений в содержании маркеров воспаления (C3d, C5a, p55 и p75 рецепторы к TNF, IL-8, IL-10) ни в одной из групп. Возможно, на такой результат могло оказать влияние введение апротинина, являющегося противовоспалительным фактором.
Другие неотъемлемые компоненты операции в условиях ИК, такие как гемодилюция, непульсирующий кровоток, пережатие аорты, которые вместе с SIRS могут увеличить процент осложнений в послеоперационном периоде, устранимы только путем отказа от применения ИК.
В условиях увеличения количества вмешательств по поводу ИБС, выполняемых на работающем сердце, техника ИК оказалась под строгим контролем со стороны исследователей, которые с возрожденным энтузиазмом работают в направлении уменьшения его неблагоприятных эффектов. Рандомизированные исследования, сравнивающие операции OPCAB с другими методиками, позволяющими снизить воспалительный ответ организма, показывают, что преимущество все же остается за операциями OPCAB.
3.2 Защита миокарда
Адекватная защита миокарда при операциях АКШ имеет важное значение. Предоперационное восстановление ишемизированного миокарда является значимым компонентом в стратегии миокардиальной защиты. Обеспечение благоприятного исхода операции является окончательным определяющим фактором в выборе оптимальной стратегии, которая может варьировать (в физиологических пределах) от пациента к пациенту и от хирурга к хирургу. Даже в условиях операции одним и тем же хирургом, стратегия защиты миокарда адаптируется к каждому конкретному пациенту, исходя из клинического течения, т. е. не является стандартной. С одной стороны, целью интраоперационной защиты миокарда является возможность эффективного управления энергетическими ресурсами миокарда с помощью снижения его метаболических потребностей, с другой стороны — улучшение доставки и утилизации кислорода.
В условиях проведения АКШ с ИК кардиоплегия или перемежающаяся фибрилляция при окклюзированной аорте являются общепринятыми методами интраоперационной защиты миокарда. Кардиоплегия благоприятно влияет на энергетичемкий метаболизм миокарда, но приводит к повреждению как интра-, так и экстра- окружения клеток, а в совокупности с неблагоприятными эффектами ИК может привести к изменениям гемодинамики в послеоперационном периоде. Фибрилляция в условиях пережатия аорты может ухудшать условия существования эндокарда и в результате приводить к аналогичным изменениям функции сердца. И в том, и в другом случае за периодом глобальной ишемии миокарда следует восстановление перфузии оксигенированной кровью, что предрасполагает к реперфузионному повреждению, которое приводит к развитию симптома «оглушенного» (stunned, stunning) миокарда и аритмиям в раннем послеоперационном периоде.
Так как преднамеренная глобальная миокардиальная ишемия при операциях OPCAB не является необходимой, логично предположить, что в этом случае ятрогенного биохимического поражения миокарда не возникает. Более того, воспалительный ответ в этом случае имеет «мягкий» характер, что проявляется низкой продукцией интерлейкина IL-8, который участвует в повреждении миокарда. Atkins et al в 1984 году предположили, что операция OPCAB фактически обеспечивает защиту миокарда. В различных проспективных рандомизированных исследованиях Ascione, Pentilla, VanDijk, Czerny, Bennetts, Masuda сообщали о минимальных изменениях биохимических маркеров повреждения миокарда (тропонин Т и/или КФК-МВ), а в некоторых случаях и о лучшей функции миокарда, у пациентов после операции OPCAB, по сравнению с пациентами после АКШ в условиях ИК. Изменения в метаболизме миокарда, указывающие на оксидантный стресс и возникающие вследствие локальной ишемии, связанной с пережатием коронарной артерии (для визуализации места наложения дистального анастомоза), описаны при операциях OPCAB. В сравнении с АКШ в условиях ИК, операция OPCAB обеспечивает более надежное сохранение энергетических ресурсов миокарда, меньший оксидантный стресс, и минимальное миокардиальное поврежедение. Тем не менее, интраоперационная защита миокарда во время операции OPCAB может обеспечить дополнительное преимущество. В своих первых работах по операциям OPCAB Trapp и Bisarya дали детальное описание коронарной перфузии и немедленного улучшения показателей ЭКГ и артериального давления во время операций OPCAB. Vassiliades et al. в рандомизированном клиническом исследовании оценили степень повреждения миокарда у пациентов после применения активной коронарной перфузии с помощью насоса, пассивной перфузии посредством канюли, соединяющей аорту и шунт, и без перфузии после наложения дистального анастамоза. Они обнаружили более низкий уровень тропонинаI у пациентов с активной и пассивной коронарной перфузией, однако гемодинамика была лучше у больных с активной коронарной перфузией. Также доказано, что использование интракоронарного шунта во время OPCAB предотвращает дисфункцию левого желудочка. Реперфузионное поражение миокарда может возникнуть вследствие региональной ишемии, обусловленной комбинацией таких факторов, как исходное поражение коронарных сосудов, особенности техники иммобилизации миокарда и наложения анастомоза, эпизоды гипотензии, предшествующие реваскуляризации. Не вполне надежная нормотермическая и нормоксическая пассивная коронарная перфузия в некоторых клинических случаях может оказаться недостаточной для защиты миокарда от повреждения.
Концепция защиты миокарда при операциях OPCAB более примитивна. В большинстве случаев пассивная коронарная перфузия с помощью интракоронарного шунта достаточна.
Но при повышенном кардиальном риске, например в случае острой недавней ишемии миокарда или инфаркта, и при возникновении острой левожелудочковой недостаточности, активная коронарная перфузия более благоприятна, особенно в случаях мульти-сосудистого поражения.
Концепция защиты миокарда во время операций прямой реваскуляризации (как в условиях ИК, так и без него) находится в состоянии активного исследования и продолжающихся экспериментов, ориентированных на изменение реакции эндотелия на повреждение. В некоторых из опубликованных методов исследуется эффект ишемического прекондиционирования, включающий применение L-аргинина, простагландина Е2 и аденозина, а также введение белков острой фазы.
4. ОРСАВ: Предметы обеспокоенности.
Широкое варьирование использования ОРСАВ в пределах стен одного учреждения за шестилетний период от 1 до 96% означает чрезвычайное расположение хирургов к этому виду операции при накоплении опыта. С годами ОРСАВ породило широчайший интерес и привлекло различные взгляды внутри хирургической общественности и за ее пределами. Многочисленные изобретения устройств обеспечения ОРСАВ дали разнообразный набор техники, что убедительно говорит об огромной потребности в этих устройствах из-за нарастания интереса.
4.1 Изменения гемодинамики.
Экспозиция целевого участка коронарной артерии требует поднятия, ротации, вывихивания и смещения сердца, что меняет кардиальную геометрию и часто приводит к гемодинамическим расстройствам. В результате, ранние работы, посвященные ОРСАВ, касались реваскуляризации одной или двух артерий передней стенки. Корригирующие меры данных гемодинамических расстройств включают применение нагрузки объемом, позиции Тренделенбурга, смещения сердца во вскрытую правую плевральную полость, использование инотропных препаратов, вазопрессоров, вазодилататоров, внутриаортальной баллонной контрпульсации и циркуляторной поддержки правого сердца. Перечисленные действия в сочетании с временными приостановками хирургических манипуляций, как правило, достаточны для восстановления хорошей гемодинамики, но иногда все же встречаются тяжелые и пролонгированные гемодинамические нарушения, не отвечающие на корригирующие меры. Такое состояние описывается как гемодинамический коллапс или недостаточность, и обычно сопровождается признаками миокардиальной ишемии и рассматривается как наиболее частая причина конверсий операции ОРСАВ в операцию в условиях ИК. Частота этих состояний составляет от 0 до 11% в наибольших сериях операций ОРСАВ.
Ятрогенные гемодинамические нарушения, встречающиеся при ОРСАВ, в сочетании с механизмами, их вызывающими, разложены и охарактеризованы в Табл. 1.
Таблица 1.
Гемодинамические изменения и их причины.
|
Гемодинамический показатель |
Механизм |
|
Гемодинамические параметры, снижающиеся в процессе операций ОРСАВ:
Гемодинамические параметры, повышающиеся при операциях ОРСАВ:
Градации гемодинамических изменений:
|
Рестриктивное (ограниченное) диастолическое наполнение Компрессия желудочков Региональная дистолическая функция Миокардиальная ишемия
Миокардиальная ишемия отсутствует; Мягкая, преходящая ишемия; Умеренная\значительная ишемия. |
Отмечаются снижение ударного объема, среднего артериального давления, сердечного выброса, а также повышение предсердного давления, желудочкового конечно-диастолического давления и давления в легочной артерии. Идентифицированными механизмами гемодинамических нарушений являются значимая региональная систолическая дисфункция, ограниченное диастолическое наполнение, компрессия желудочков, миокардиальная ишемия. Эти изменения сильнее при позиционировании для реваскуляризации огибающей артерии и задней межжелудочковой артерии. Как правило, происходит острое снижения желудочковой производительности, которое обычно носит преходящий характер, а гемодинамические последствия его хорошо переносятся.
Вклад в поддержание адекватной гемодинамики миокардиальных стабилизационных систем хорошо известен. Эксперименты на животных показали, что механическая стабилизация при ОРСАВ порождает только минимальное и обратимое снижение сердечного выброса из-за компрессии, и минимальное тканевое повреждение. Mueller et al. не обнаружили изменений в гемодинамике в течение экспозиции артерий задней и передней стенок, и лишь незначительные изменения при экспозиции латеральных артерий, при применении техники «без компрессии». Было также предложено использовать с целью уменьшения влияния на гемодинамику апикальное присасывающееся устройство для позиционирования задних артерий взамен тракционных перикардиальных швов.
Отклонения в гемодинамике, которые могут случиться при ОРСАВ, обычно легко корригируются без причинения негативного воздействия на органные функции, особенно функцию ЦНС. Однако, было отмечено, что чрезмерное положение Тренделенберга может компрометировать церебральную перфузию за счет повышения давления во внутренней яремной вене. Когда случается гемодинамический коллапс, прогноз дальнейшего течения и исхода операции не ясен.. Vassiliades et al. сообщили о хороших исходах у более чем 90% больных, которым для продолжения операции потребовался переход на ИК в связи с гемодинамическим коллапсом, в то время, как Laco et al. наблюдали высокую смертность и частоту осложнений в такой группе пациентов.
4.2 Манипулирование сердцем.
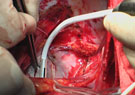
Сердце, остановленное кардиоплегией, обычно расслаблено, и с ним легко обращаться хирургу и достигать хорошую экспозицию для любого дистального анастомоза. Напротив, бьющееся сердце сдавливать нельзя, в связи с чем трудно достичь требуемой экспозиции, а место для анастомоза постоянно движется. Все это угрожает нарушить точность наложения дистального анастомоза. Фармакологические препараты, такие как блокаторы, для уменьшения частоты сердечных сокращений, глубокие перикардиальные вытягивающие швы или ретрокардиальные тампоны\пузыри с жидкостью, а также присасывающееся к верхушке левого желудочка устройство для выведения сердца и коронарной артерии на поверхность, а также механическое ограничение от активных движений места наложения анастомоза с помощью разных устройств, — вот арсенал средств для противостояния этим техническим вызовам. Последние пять лет выпущено много различных устройств для этих целей. Две стабилизационные системы наиболее часто используются: компрессионные (такие как Genzyme) и вакуумные — присасывающиеся (такие как Octopus), и они примерно одинаково эффективны. Компрессионные стабилизаторы более влияют на гемодинамику, но достигают более спокойного операционного поля. Все устройства оставляют на сердце ограниченные кровоизлияния, но значимого миокардиального повреждения не происходит. Все в принципе доступные для шунтирования коронарные артерии достижимы с помощью стабилизирующих устройств при ОРСАВ.
4.3. Качество дистального анастомоза.
Наложение сосудистого анастомоза на артерии малого размера в условиях бьющегося сердца может быть опасным и бесполезным мероприятием до тех пор, пока не применяются методы стабилизации целевого сосуда, могущие достичь надежного лишенного крови поля, сравнимого с таковым при кардиоплегически остановленном сердце. Это было главным предметом беспокойства при ОРСАВ. Бьющееся сердце с кровавым операционным полем – вызов для хирурга с точки зрения точности манипулирования с тканями, что бросает тень неопределенности на будущее качество дистального анастомоза. Кроме того, использование пережимающих коронарные артерии петель может потенциально быть причиной эндотелиального повреждения с предрасположенностью к тромбозу и компрометацией дистального анастомоза. В результате, некоторыми авторами было установлено, что ОРСАВ имеет более низкие показатели проходимости шунтов. Однако с применением эффективной стабилизации сосудов и действенных систем для визуализации ранняя и среднесрочная проходимость шунтов обнадеживает и сравнима с таковой при АКШ в условиях ИК. F.Jateneс с соавт. продемонстрировали, что внедрение эпикардиальных стабилизационных систем имела результатом значительное улучшение ранней проходимости анастомозов. Puskas с соавт. сообщили о впечатляющем показателе проходимости шунтов на момент выписки из больницы – 98,8%. Всего пять из 421 шунта были окклюзированы, а три из этих пяти окклюзированных шунтов закрылись на фоне состояния гиперкоагуляции.
4.4. Неполная миокардиальнаяреваскуляризация.
Ранние сообщения ОРСАВ в литературе однородно содержат низкий показатель количества дистальных анастомозов на одного больного. Эти данные частично объясняются тем, что для ОРСАВ на ранних этапах отбирали больных с поражением одного сосуда. Но сохранение низкого числа анастомозов на одного больного в более поздних сравнительных исследованиях ставит ОРСАВ в позицию, умаляющую эту процедуру в плане потенциальной полезности. Gundry с соавт. сообщил о значительно более низком показателе количества шунтов на больного при ОРСАВ без применения стабилизаторов миокарда и о двукратно более высокой частоте коронарных реинтервенций на протяжении семилетнего периода по сравнению с АКШ в условиях ИК
Эти данные поддерживались другими работами с иллюстрацией неполноты реваскуляризации при ОРСАВ. Эффективная ретракция сердца, стабилизационные и визуализационные системы в сочетании с позиционированием пациента делают возможным достижение всех шунтируемых сосудов, что дает возможность обеспечить полноту реваскуляризации при ОРСАВ, что и было показано в недавних проспективных рандомизированных исследованиях. Однако, неполная миокардиальная реваскуляризация до сих пор проявляется в ретроспективных исследованиях. Технические трудности вследствие малого диаметра целевых сосудов, их интрамиокардиальное залегание, плохая экспозиция целевого сосуда, ненадежное гемодинамическое состояние больного во время операции, электрофизиологическая нестабильность и отсутствие опыта хирурга – вот некоторые причины неполной миокардиальной реваскуляции при ОРСАВ. Концепция реваскуляризации «ишемизированных зон» при ОРСАВ (E.Buffolo) – уместное свидетельство неполноты миокардиальной реваскуляризации, и в то время как это может быть применимо для пожилых больных с высоким риском, невозможно использовать эту концепцию для большинства пациентов, требующих миокардиальной реваскуляризации.
5. ОРСАВ: Результаты.
Клиническая выгода отказа от искусственного кровообращения привлекала многих исследователей. Было опубликовано достаточное количество ретроспективных исследований, сообщающих о результатах применения ОРСАВ, в то время как рандомизированные исследования с целью оценить ОРСАВ проводились мало.
5.1 Безопасность.
Показатели, отражающие возникновение послеоперационных осложнений, и показатели смертности наиболее часто принимаются в качестве маркеров безопасности хирургической операции, но, к сожалению, они не принимают в расчет интраоперационные факторы и технические сложности, которые могут быть потенциально фатальными. Это было бы очень уместным при ОРСАВ. Но за отсутствием лучшей альтернативы, именно эти количественные маркеры хирургического результата до сих пор используются для оценки безопасности хирургических операций.
Бросающейся в глаза очевидностью является то, что ОРСАВ является безопасным вмешательством в отобранных сериях пациентов, а критерии отбора больных на ОРСАВ операцию постоянно расширяются. Показатели возникающих послеоперационных осложнений и смертности хорошо сравнимы с аортокоронарным шунтированием в условиях искусственного кровообращения, а некоторые ретроспективные исследования даже сообщают лучшие результаты применения ОРСАВ. Необходима дальнейшая оценка в проспективных рандомизированных исследованиях сопоставимых групп пациентов.
5.2 Пациенты высокого риска.
Было продемонстрировано, что ОРСАВ предполагает прогностическое преимущество над шунтированием в условиях искусственного кровообращения у больных с повышенным хирургическим риском вследствие осложненной ИБС и/или ослабленных сопутствующей патологией. Важно, что оптимизация пациентов с высоким риском до операции играет критическую роль в определении клинического результата для обоих методов реваскуляризации миокарда. Острый инфаркт миокарда и сниженная функция левого желудочка устанавливают высокий хирургический риск шунтирования в условиях искусственного кровообращения (ИК) из-за повреждающих эффектов ИК на миокард, и часто интраоперационная защита миокарда не предотвращает немедленной послеоперационной дисфункции левого желудочка. ОРСАВ имеет сравнительно лучшие результаты у больных с реваскуляризацией миокарда сразу после недавнего острого инфаркта миокарда. Mohr с соавт. сообщили о смертности 1,7% при 1- и 5- летней актуарной выживаемости 94,7% и 82,3%, соответственно, в серии из 57 пациентов, у 56% из которых ОРСАВ операция была выполнена по неотложным показаниям в течение 48 часов после ОИМ. Некоторые больные этой серии имели кардиогенный шок. Таким образом, ОРСАВ снижает операционный риск при наличии нарушенной функции левого желудочка.
Предоперационное повреждение почек является независимым предсказателем плохого прогноза после АКШ в условиях ИК. ОРСАВ сохраняет почечную функцию лучше, чем это происходит при применении ИК. Очевидное преимущество в ранних сроках после операции ОРСАВ у больных с нарушением почечной функции, делает предпочтительным использование этой техники при хронических заболеваниях почек.
Больные с сопутствующими хроническими обструктивными заболеваниями легких извлекают клиническую выгоду в раннем сроке после операции от ОРСАВ по сравнению с операциями в уловиях ИК. В то же время у больных без риска дыхательных осложнений ОРСАВ индуцирует нарушения респираторной механики, механики легких и грудной клетки, схожие с таковыми при АКШ в условиях ИК.
Пожилые больные считаются пациентами высокого хирургического риска из-за сниженных функциональных резервов и наличия сопутствующих заболеваний. Поэтому результаты АКШ с ИК у этой группы больных характеризуются повышенной частотой возникновения осложнений и смертностью. Интересно, что ОРСАВ улучшает клинические результаты операции в этой увеличивающейся популяции хирургических пациентов. Частота инсультов, периоперационных ОИМ, длительность ИВЛ, объемы трансфузии крови, длительность пребывания в реанимации и стационаре, а также в целом показатель смертности снижаются.
Следовало бы ожидать, что преимущества ретроградной кардиоплегии при коронарных реоперациях с ИК способствовали бы получению благоприятных прогностических факторов при повторных АКШ в условиях ИК. В противоположных исследованиях сообщены лучшие результаты при избегании ИК. Возможно, сочетание ОРСАВ метода с миниинвазивным доступом и ограниченным рассечением перикарда без обширных манипуляций на сердце могут способствовать улучшенным результатам ОРСАВ повторных АКШ. Необходимы дальнейшие исследования, чтобы внести ясность в этот вопрос.
5.3 Хирургические пациенты среднего и низкого хирургического риска.
Растущая уверенность в технике ОРСАВ и благоприятное воздействие этой техники на клинические результаты обеспечили толчок к распространению этого подхода на пациентов среднего и низкого хирургического риска. Рандомизированное клиническое исследование, сравнивающее клинические результаты через 1 месяц после операции между группой пациентов низкого риска ОРСАВ и группой АКШ в условиях ИК, не обнаружило различий, за исключением меньшего использования препаратов крови в группе ОРСАВ. Через 1 год свобода от смерти, инсульта, инфаркта миокарда и повторного АКШ для обеих групп была схожей (90,6% в группе АКШ с ИК против 88% ОРСАВ — группе), и не было различий в показателях состоятельности шунтов (93% в группе с ИК против 91% в группе ОРСАВ). По сравнению с чрезкожнойтранслюминальной коронарной ангиопластикой со стентированием, проспективноерандомизированное изучение однососудистого стеноза передней межжелудочковой артерии обнаружило, что ОРСАВ этой артерии, осуществляемое через маленькую левую переднюю торакотомию, существенно снижает частоту возникновения неблагоприятных сердечных и цереброваскулярных эксцессов, тяжесть рецидивной стенокардии, необходимости ангинозной терапии и повторных вмешательств на пораженном сосуде.
5.4 Послеоперационные осложнения.
Предполагалось, что ИК является фактором риска в возникновении послеоперационных осложнений и смертности, и лучшие клинические результаты сообщены при применении ОРСАВ. С другой стороны, проспективное рандомизированное исследование не установило какого-либо существенного различия в частоте возникновения осложнений и смертности между ОРСАВ и АКШ в условиях ИК. В то же время, как проспективное, так и ретроспективное исследования продемонстрировали уменьшение длительности ИВЛ, послеоперационной кровопотери и необходимости трансфузий крови, частоты возникновения послеоперационных осложнений, длительности пребывания в реанимационной палате и стационаре в целом, а соответственно стоимости лечения при ОРСАВ. Краткий обзор послеоперационных осложнений, заимствованный из крупных ретроспективных изучений, проиллюстрирован в таблице 2.
Искусственное кровообращение (ИК) описывается как независимый предсказатель возникновения нарушений интеллектуальной функции мозга после АКШ с ИК. Путем избегания микро и макро-эмболизаций из контура АИКа и манипуляций при канюляции и пережатии атеросклеротически измененной аорты, при ОРСАВ возникает меньшее повреждение нейроинтеллектуальной функции. В проспективном рандомизированном исследовании, Diegeler et al. продемонстрировал значимо более низкий уровень маркера мозгового повреждения протеина S100 и более низкое число транзитных сигналов высокой интенсивности в средней мозговой артерии при транскраниальной допплерсонографии при ОРСАВ с клинической корреляцией с 0% послеоперационных нейроинтеллектуальных нарушений в противоположность к 90% при АКШ с ИК. Zambar et al. воспроизвел похожие клинические результаты в другом рандомизированном клиническом исследовании. Хотя сообщалось, что риск инсульта ниже при ОРСАВ, это не было воспроизведено в рандомизированном исследовании. Повторное или многократное боковое отжимание аорты при нормальном системном давлении с целью наложения проксимальных анастомозов при ОРСАВ воссоздает один из механизмов, путем которых АКШ в условиях ИК вызывает эмболический инсульт. Полное избавление от манипуляций на восходящей аорте может быть прогрессивным моментом в этом плане.
Влияние ОРСАВ на частоту возникновения послеоперационной мерцательной аритмии не ясно, так как результаты клинических исследований непостоянны. В то время как одни исследования, обзорные и рандомизированные сообщают о сниженной частоте, другие сравнительные и рандомизированные исследования не показали различия между ОРСАВ и АКШ в условиях ИК. Как влияет избавление от АИКа на электрофизиологию миокарда неизвестно и остается предметом изучения.
Ранний опыт ОРСАВ был омрачен неполной реваскуляризацией и соответственно более высокой частотой возникновения крупных неблагоприятных катастроф в миокарде и высокой частотой реопераций. Hirose и Calafiore с соавторами определили сравнительно более низкую частоту крупных катастроф в миокарде и более низкую частоту повторных вмешательств при ОРСАВ, при условии, что зона ревакуляризации при ОРСАВ является такой же как при АКШ с ИК. Имея склонность к неполной миокардиальной реваскуляризации, которая является субстратом для рецидивной стенокардии, инфаркта миокарда, повторного вмешательства на коронарных сосудах и кардиальной смерти, ОРСАВ может сопровождаться более высокой частотой неудач в промежуточном и отдаленном периодах.
Было сообщено, что частота специфических осложнений при ОРСАВ схожа с таковой или более высока, чем в некоторых исследованиях АКШ с ИК. Gommes et al. сообщил частоту вазоплегического синдрома у 4 из 1014 больных (0,4%). К сожалению, предоперационные детали этих пациентов не были указаны. Musleh et al. не нашел каких-либо преимуществ ОРСАВ по частоте желудочно-кишечных осложнений. Однако пациенты группы ОРСАВ имели больше факторов риска, таких как предшествующая операция на органах ЖКТ, язва желудка, курение, гипертензия и почечная дисфункция. Chavanon et al. сообщил о высокой частоте ятрогенного расслоения восходящей аорты при ОРСАВ. Боковое пережатие аорты при высоком системном давлении, особенно у пациентов с гипертензией может повышать этот риск.
5.5 Смертность.
ОРСАВ не повышает раннюю смертность. Фактически, в некоторых ретроспективных исследованиях, сообщено снижение смертности. Mack et al. показали, что введение ОРСАВ институционально осуществило прогрессивное снижение в ранней смертности. Однако, операционная смертность была выше при случайных выполнениях ОРСАВ операций разными операторами.
Показатели послеоперационных осложнений и смертности, сообщенные в наиболее ранних обзорных исследованиях, а также сравнения по случаям и установленным факторам риска, продемонстрировали более низкую смертность при ОРСАВ. Склонность к отбору пациентов для ОРСАВ с менее обширным поражением коронарных артерий может объяснить эти данные, так как результаты рандомизированных исследований не смогли показать никакого различия в смертности между АКШ в условиях ИК и АКШ без ИК.
6. ОРСАВ: Будущее – максимизация полезности.
Техника ОРСАВ постоянно подвергается совершенствованию и многие области, в которых может быть потенциальная польза, энергично используются. Растущее число хирургов включает в свою практику ОРСАВ АКШ и постепенно расширяет показания к его применению. Тем не менее, во многих центрах ОРСАВ все еще остается операцией, выполняемой ограниченным числом хирургов у ограниченной группы пациентов.
Полнота реваскуляризации миокарда не должна быть разменной монетой при выборе использовать ИК или нет. Вследствие рискованных клинических последствий неполной реваскуляризации миокарда, достижение последней должно быть главной целью при выборе метода обеспечения аорто-коронарного шунтирования. Технические продвижения в ОРСАВ делают реальным достижение полной реваскуляризации при применении этого способа аорто-коронарного шунтирования. Поэтому важен отбор пациентов, и он должен проводиться интраоперационно. В этом контексте применение ИК для достижения полноты реваскуляризации миокарда даже при отсутствии гемодинамических нарушений или острой ишемии может быть оправданным.
Прогресс в технологии ОРСАВ поможет максимально увеличить пользу от применения ОРСАВ. Концепции и многообещающие методики, такие как полное устранение манипуляций на аорте (бесконтактная техника), атравматичное создание анастомозов, полная артериальная реваскуляризация, бесшовный анастомоз и ультракороткое пребывание в стационаре будут получать широкое распространение. Поскольку все большее число пациентов низкого риска подвергаются АКШ техникой ОРСАВ, и эти пациенты экстубируются на столе или вскоре после операции, АКШ имеет тенденцию стать операцией все менее зависимой от интенсивной терапии.
ОРСАВ продвигает инновационные стратегии реваскуляризации. Прямое коронарное шунтирование в условиях вспомогательной перфузии, стратегия, позволяющая в течение ОРСАВ перфузировать миокард под давлением большим, чем системное, с доставкой вазоактивных веществ и кардиопротективных агентов, таких как аденозин, местно в миокард, повышает миокардиальную защиту, особенно при многососудистой реваскуляризации и у пациентов с повышенным риском, способствуя полноте реваскуляризации.
Новая философия избегать применения респиратора, так же как и насоса ИК, кажется интересной некоторым энтузиастам ОРСАВ. При том, что ранняя экстубация и экстубация на столе становится общепринятой при ОРСАВ, некоторые хирурги сейчас используют возможность полного избегания ИВЛ во время операции (АКШ при сохраненном сознании).
ОРСАВ часто выполняется через минимальный или ограниченный хирургический доступ, сочетая при этом свои достижения с таковыми при миниинвазивности. Выгоды такой практики уже упоминались.
Быстрое развитие и распространение ОРСАВ оказывает также доминирующее влияние на АКШ с ИК, и будет и впредь являться движущей силой инновационных технологий. Тщательное научное изучение, направленное на уменьшение осложнений, связанных с ИК, продолжается, при этом клинические исследования сообщают об уменьшении послеоперационных осложнений, меньшем использовании хирургических ресурсов и, следовательно, меньшую продолжительность пребывания в интенсивной терапии и стационаре.
Положительная роль обеих техник реваскуляризации миокарда будет лучше оценена и определена результатами мультицентровых, проспективных, рандомизированных, контролируемых, клинических исследований.
7. Заключение.
Прогресс, который был достигнут в хирургическом лечении ИБС, располагает нас на выгодные позиции для оценки результатов наших лечебных методик не только по осложняемости и смертности, но также и по потенциальной возможности нашего лечения вызывать вред. Поэтому ОРСАВ имеет оживленный распространенный и непрерывающийся интерес. Распространение ОРСАВ разжигает энтузиазм в усовершенствовании технологий ИК и результатов АКШ с ИК. В большинстве практических клиник ОРСАВ парадоксально зависит от наличия аппарата ИК и подстраховывается этим аппаратом. Поэтому обе эти методики приветствуются, и успехи одной из них будут инициировать улучшение в другой. С обнадеживающими ранними и промежуточными результатами, продемонстрированными ОРСАВ, перспектива многообещающая. Однако, остаются до сих пор вопросы и точки зрения без ответа. Мы ожидаем результатов текущих проспективных рандомизированных контролируемых исследований, результатов по изучению функционирования шунтов в отдаленном периоде, результатов оценки применения ОРСАВ по показателям частоты возникновения крупных неблагоприятных катастроф в сердце и повторных операций на коронарных сосудах. ОРСАВ ставится рядом с АКШ с ИК в качестве дополнительного метода хирургической реваскуляризации. Необходимы дальнейшие исследования по различным аспектам хирургического подхода, прежде чем будут получены окончательные выводы.